- 3863 Aufrufe
Minimalinvasives Operieren
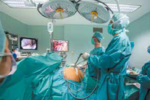
Sichere und schonende Eingriffe im Bauchzentrum am Diako
Dr. Thorsten Jacobi berichtet, wie sich die minimalinvasive Chirurgie etablierte, welche Veränderungen dies für die Chirurgie bedeutete und welche Potentiale sich daraus für die Zukunft ergeben.
Als ich 1991 – noch als Student im praktischen Jahr – eine Chirurgentagung in Berlin besuchte, hörte ich das erste Mal von der Minimalinvasiven Chirurgie (MIC). Damals erfuhr ich, dass bereits 1983 der Gynäkologe Semm in Kiel es gewagt hatte, eine Blinddarmoperation auf minimalinvasivem Wege durchzuführen. Für die Chirurgen, die gewohnt waren, über mehr oder weniger große Bauchschnitte zu operieren, war das ein Affront. Von dieser Entwicklung fasziniert, entfernte der deutsche Chirurg Erich Mühe 1985 weltweit die erste Gallenblase minimalinvasiv mit dem Galloskop in der Ein-Rohrtechnik. Zwei Jahre darauf entwickelte der Franzose Philippe Mouret das Verfahren weiter indem er mehrere Zugänge zum Bauchraum in der Mehrtrokartechnik einführte und zur Visualisierung einen Fernsehbildschirm verwendete. Mit der Einführung der MIC begann sich auch die Operationsphilosophie zu wandeln: Bisher waren zuweilen große Bauchschnitte notwendig, um insbesondere tiefliegende (Bauchspeicheldrüse) oder besonders große Organe (Darm) zu erreichen. Zudem spielte das taktile Empfinden des Chirurgen eine wichtige Rolle. Neben den großen Schnitten fehlt bei der MIC gerade dieses Gewebegefühl nahezu komplett. Dafür wird eine deutlich bessere Visualisierung und Detailauflösung des Befundes erreicht. Die etablierte Chirurgie bewegte sich und lernte rasch um. Während meiner Facharztausbildung in den 90er Jahren galt es bereits als Standard, Gallensteinleiden durch einen minimalinvasiven Eingriff zu therapieren. Andere Operationen, etwa die Entfernung des Wurmfortsatzes oder die Behandlung von Leistenbrüchen, folgten, und weitere Fachgebiete der Medizin schlossen sich an. Wegen des fehlenden Gewebegefühls waren die Chirurgen zunächst zurückhaltend, die MIC auch bei Tumoroperationen anzuwenden, da hier die komplette Entfernung des Tumors mit seinem Lymphknotenabstromgebiet das wichtigste Ziel ist. Allerdings entwickelten sich parallel zur MIC auch die bildgebenden Verfahren wie CT und MRT mit 3D-Visualisierung rasant weiter. Sie zeigen uns präzise Landmarken im Verhältnis zum Tumor und ermöglichen somit eine deutlich bessere OP-Planung kritischer Bereiche. Die Chirurgie musste also Teile des taktilen Empfindens zugunsten der bessren Visualisierung aufgeben. Dass dies ein wichtiger Schritt war, zeigen erste große Untersuchungen, wie etwa die COLOR-II-Studie, die bei bösartigen Mastdarmtumoren die Gleichwertigkeit von MIC gegenüber offenen Operationen beweisen konnte. Auch in unserer Klinik haben wir schon seit vielen Jahren den Weg des MIC eingeschlagen. Krankheitsbilder wie Gallensteinleiden, Leisten- und Narbenhernien operieren wir im Diakonissenkrankenhaus heute zu mehr als 90 Prozent minimalinvasiv. Im Rahmen des Darmkrebs- und Pankreaskarzinomzentrums hat sich das Indikationsspektrum schrittweise vergrößert, so dass MIC zur Behandlungsroutine gehört. Globale Trends, wie Spezialisierung und Digitalisierung machen auch vor der Chirurgie nicht halt. So entfaltet sich die MIC am besten in jenen Kliniken, die für das jeweilige Krankheitsbild eine hohe Expertise erreicht haben, was häufig mit einer Zentrumsbildung einhergeht. Für die neue Chirurgengeneration bedeutet MIC die natürliche Fortsetzung ihrer Fertigkeiten und Erfahrungen mit Computer und Handy auf medizinisch-praktischem Gebiet. Selbst die Hierarchie im OP-Saal hat sich gewandelt vom begnadeten Einzeloperateur zum hochspezialisierten Team, insbesondere bei der Zusammenarbeit zwischen Kameraführer und Operateur. Leider ist die Entwicklungsgeschwindigkeit in der operativen Medizin nicht vergleichbar mit Bereichen aus der Technik. Während eine Planung der Operation durch 3D-Bildgebung schon relativ gut möglich ist, stehen wir bei Simulation und Navigation noch ganz am Anfang. Ein Traum für die minimalinvasive Chirurgie wäre ein „real-time-imaging“, das ermöglicht, vorhandene Ultraschall- und CT-Daten in das OP-Feld hineinzuprojizieren und damit anatomische Strukturen oder Tumorbereiche klar visualisieren würde. Die MIC hat sich in den vergangenen Jahrzehnten zu einem wichtigen Teilgebiet der operativen Medizin entwickelt und die Grenzen der Anwendungsmöglichkeiten sind noch nicht erreicht.















